Категории товаров
Последние новости
Спешим поздравить всех с предстоящими праздниками!
 Пускай День защитника принесет сильной половине человечества, мужчинам, много радости, успехов и везения! Будьте здоровы, полны сил и энергии, любите и будьте любимы своими близкими! А прекрасной половине человечества, милым дамам, хотим пожелать 8 Марта всего того же, что и мужчинам, а так же вечной красоты, счастья и уюта в доме, море цветов и комплиментов!
Пускай День защитника принесет сильной половине человечества, мужчинам, много радости, успехов и везения! Будьте здоровы, полны сил и энергии, любите и будьте любимы своими близкими! А прекрасной половине человечества, милым дамам, хотим пожелать 8 Марта всего того же, что и мужчинам, а так же вечной красоты, счастья и уюта в доме, море цветов и комплиментов!
 Как вовремя обнаружить рак. По статистике, почти 2% от всех живущих на территории РФ людей сегодня — онкологические больные. Ежегодно с онкологическим диагнозом сталкиваются более 500 тыс россиян. Несмотря на пугающую статистику, эксперты утверждают, что рак - не приговор.
Как вовремя обнаружить рак. По статистике, почти 2% от всех живущих на территории РФ людей сегодня — онкологические больные. Ежегодно с онкологическим диагнозом сталкиваются более 500 тыс россиян. Несмотря на пугающую статистику, эксперты утверждают, что рак - не приговор.
«Онкология, безусловно, опасное и очень серьезное заболевание. Однако нужно понимать, что существуют тысячи видов и подвидов онкологических заболеваний. И большая часть из них являются излечимыми при условии качественной диагностики и терапии», — считает основатель и генеральный директор сервиса диагностики онкологических заболеваний «UNIM» Алексей Ремез.
По словам эксперта, чем раньше удается обнаружить онкологическое заболевание, тем выше шанс на выздоровление.
«Очень хорошим примером служит меланома, всем известный агрессивный рак кожи — при обнаружении на нулевой стадии, когда прорастание еще очень мало и качественном удалении выздоровление достигается в 99% случаев, в то время как при лечении меланомы на 4 стадии шанс прожить пять лет с таким диагнозом — около 15%», — отметил Ремез.
Найти и обезвредить. Лечение онкологических заболеваний в любой стране основывается на разработанных международным медицинским сообществом протоколах, которые составляют на основе анализа коллективного врачебного опыта. Однако прежде, чем начинать лечить человека, важно поставить точный диагноз.
Человеку следует насторожиться и обратиться к врачу, если он начал стремительно терять вес без особой на то причины, появились тошнота, слабость и боль, объяснил врач-онколог Андрей Корицкий.
«Помимо этого, человека должны насторожить непривычные выделения (кровянистые, гнойные, слизистые), длительное беспричинное повышение температуры тела, частые обострения хронического заболевания и появление нового образования», — предупредил онколог.
Первый этап диагностики рака — скрининг. «Скрининг представляет собой массовую проверку людей, входящих в группу риска по определенному виду заболевания при отсутствии у них симптомов», — объяснил врач.
Существует серия скрининговых мероприятий, которые помогают выявить рак на ранней стадии. Так, например, женщинам в возрасте от 20 до 40 лет советуют ежегодно делать узи молочной железы, а после 40 лет заменить процедуру маммографией.
«Чтобы исключить рак шейки матки, женщинам старше 20 лет раз в три года стоит делать жидкостное онкоцитологическое исследование (мазок) методом Папаниколау (ПАП-тест) и исследование на наличие онкогенны типов вирусов папилломы человека методом полимеразно-цепной реакции (ВПЧ-тест)», — сказал Корицкий.
Мужчинам и женщинам после 40 лет также нужно раз в пять лет делать колоноскопию. А представителям сильного пола дополнительно сдавать анализ крови на простат-специфичный антиген (ПСА), чтобы не допустить развития рака предстательной железы.
«Представителям всех групп населения также стоит делать ежегодное обзорное УЗИ органов брюшной полости и рентгенография органов грудной клетки. В последнее в последнее время также на передний план выходит периодическое выполнение гастроскопии с биопсией слизистой для исключения рака желудка», — заметил онколог.
Если после скрининга у терапевта появляются подозрения на злокачественное новообразование или врача настораживают жалобы пациента, человеку назначают дополнительные исследования.
«Это могут быть лабораторные анализы и инструментальные исследования — МРТ, КТ, эндоскопические исследования (ФГДС, колоноскопия). При подозрении на рак пациента направляют на прием к онкологу, где решается вопрос о проведении гистологического исследования», — описал процедуру Корицкий.
Чтобы подтвердить или опровергнуть диагноз, специалист в первую очередь проводит биопсию — вырезает у пациента кусочек ткани или органа для исследования. Процедуру выполняют под местным наркозом, либо во время операции. Далее полученный материал поступает в патоморфлогическую лабораторию, где его обрабатывают и сохраняют, делая парафиновые блоки и гистологические стекла, которые потом будет изучать врач-патоморфолог под микроскопом.
Получив результаты гистологического исследования, онколог может подобрать лечение, максимально эффективное для данного вида рака — хирургическое, химиотерапию, лучевую терапию, иммунотерапию и т.д.
Впрочем, эксперты советуют не полагаться на мнение одного специалиста, а обратиться за консультацией с результатами анализов в несколько центров. При этом пациент может самостоятельно отправить гистологические стекла в другую лабораторию, чтобы другой патоморфолог подтвердил или скорректировал диагноз.
«У одной из наших клиенток обнаружили эпителиальную опухоль, происхождение новообразования на месте установить не смогли. Она обратилась к нам за исследованиями, так как в лаборатории онкологического диспансера не делали необходимую ей иммуногистохимию. По результатам исследования была установлена редкая форма опасного лимфопролиферативного заболевания - миелоидная саркома с монобластной дифференцировкой. Однако из-за особенностей формы этого заболевания, анализ крови пациентки был идеальным, и она не вполне оценивала сложность ситуации. Патологический процесс уже развивался, и при отсутствии лечения прогнозы были бы печальны — не более месяца жизни. В конечном итоге нам удалось убедить ее повторно проконсультироваться со специалистом и приступить к лечению заболевания», — привел пример Ремез.
При этом, по словам эксперта, согласно внутренней статистике компании, более 40% входящих диагнозов при пересмотре оказываются ошибочными.
Справка:
Иммуногистохимия — высокоточный метод диагностики, позволяющий выявлять опухолевые антигены. Его широко используют для установки окончательного диагноза в онкологической практике.
Лимфопролиферативное заболевание — группа болезней, при которой разрастаются клетки, составляющие иммунную систему, — лимфоциты. Если опухоль возникает в костном мозге, используется термин «лейкоз». Новообразования, которые возникают в лимфоидной ткани за пределами костного мозга, называют лимфомами.
Миелоидная саркома - злокачественная опухоль, состоящая из незрелых клеток белого кровяного ростка костного мозга (лейкозных миелобластов).
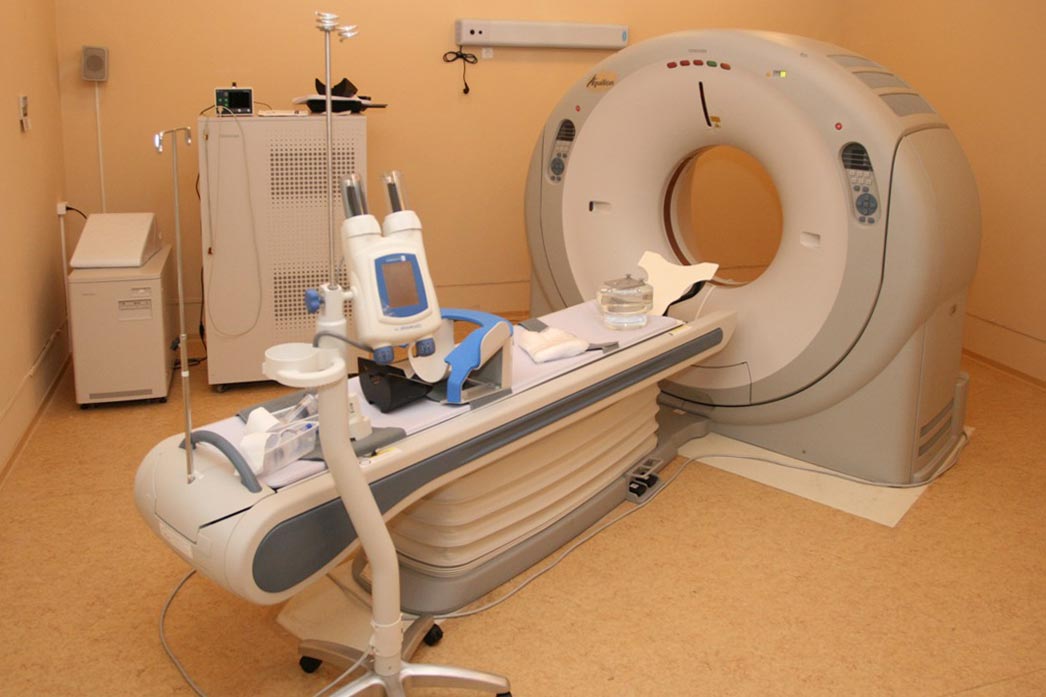
Компьютерная и магнитно-резонансная томография. Если возникает подозрение на опухоль мозга, то больной направляется на компьютерную (КТ) или магнитно-резонансную томографию (МРТ). КТ и МРТ относятся к методам нейровизуализации, потому что с их помощью можно видеть структуры центральной нервной системы. За счёт компьютерной обработки сигналов можно получить послойное изображение головного мозга и даже реконструировать трёхмерную картину. Не причиняя практически никакого вреда человеку, удаётся заглянуть внутрь его головы и разглядеть мозг почти так же хорошо, как это можно сделать при патологоанатомическом исследовании. Методы позволяют диагностировать структурные изменения — опухоли, абсцессы (скопление гноя), аневризмы (расширения) артерий, внутричерепные гематомы (кровоизлияния).
Разница между КТ и МРТ заключается в физических принципах, на которых эти методы основаны. При КТ используют рентгеновское излучение, точно так же, как и при обычной рентгенографии черепа. Разница в том, что при рентгенографии получаемое изображение — простая проекция черепа и головного мозга, на которой все «тени» накладываются друг на друга и структуры головного мозга различить не удаётся. При КТ же лучи проходят через голову в нескольких направлениях и улавливаются несколькими датчиками, а затем информацию обрабатывает компьютер. В итоге на экране врач может посмотреть самые разные срезы головного мозга — где бы ни располагалось патологическое образование, оно не останется незамеченным. Естественно, на пациента приходится лучевая нагрузка, однако при однократном исследовании она серьёзной опасности не представляет.
Метод МРТ основан на использовании явления ядерного парамагнитного резонанса. Несмотря угрожающее название «ядерный», это исследование практически безвредно: голову всего лишь помещают в магнитное поле. С лучевой нагрузкой МРТ не связана. Однако этот метод нельзя использовать, если в головном мозге есть металлические образования, например, если было огнестрельное ранение и в голове осталась пуля.
КТ дешевле и позволяет лучше диагностировать внутричерепные гематомы (скопления крови), поэтому при черепно-мозговой травме чаще пользуются именно этим методом. С другой стороны, существуют данные о том, что у пациентов с головной болью МРТ более чувствительна, чем КТ, т.е. иногда те изменения, которые при КТ выявить не удаётся, диагностируют при МРТ.
Зачем же нужно проводить КТ или МРТ человеку, у которого болит голова? Эти исследования приносят пользу тогда, когда головная боль обусловлена структурными изменениями головного мозга. К счастью, такие изменения встречаются очень редко: опухоли — в 0,8%, артериовенозные мальформации — в 0,2%, гидроцефалия — в 0,3%, аневризмы — в 0,1%, субдуральные гематомы — в 0,2%, инсульты — в 1,2% случаев. Эти патологии, как правило, проявляются не только головной болью: при неврологическом осмотре врач обнаруживает отклонения от нормы.
По данным многочисленных исследований, применение КТ и МРТ в общей популяции пациентов с головной болью экономически нецелесообразно. Кроме того, КТ сопряжена с лучевой нагрузкой. КТ и МРТ показаны в первую очередь тем пациентам, у которых при неврологическом обследовании обнаруживают нарушения.
КТ, и МРТ, достаточно безопасны, однако весьма дороги, особенно последняя, но по последним данным американских ученых, стало известно что компьютерная томография повреждает клетки ДНК.
«Наше исследование показало, что излучение, получаемое при компьютерной томографии, повреждает клетки ДНК», – заявили специалисты Стэнфордского университета.
По данным исследователей, томография увеличивает частоту возникновения повреждений в клетках и вызывает повышенную экспрессию генов, отвечающих за «ремонт» и гибель клетки.
В эксперименте приняли участие 67 человек разных возрастов. Анализ образцов крови, проведенный до и после компьютерной томографии, показал, что во время процедуры клетки получают в 120 раз больше излучения, чем при обычном рентгене. И это излучение для них губительно.
«Более десяти томограмм за один месяц могут даже убить человека», – предупреждают специалисты.
Спасительная диагностика
 Как вовремя обнаружить рак. По статистике, почти 2% от всех живущих на территории РФ людей сегодня — онкологические больные. Ежегодно с онкологическим диагнозом сталкиваются более 500 тыс россиян. Несмотря на пугающую статистику, эксперты утверждают, что рак - не приговор.
Как вовремя обнаружить рак. По статистике, почти 2% от всех живущих на территории РФ людей сегодня — онкологические больные. Ежегодно с онкологическим диагнозом сталкиваются более 500 тыс россиян. Несмотря на пугающую статистику, эксперты утверждают, что рак - не приговор.
«Онкология, безусловно, опасное и очень серьезное заболевание. Однако нужно понимать, что существуют тысячи видов и подвидов онкологических заболеваний. И большая часть из них являются излечимыми при условии качественной диагностики и терапии», — считает основатель и генеральный директор сервиса диагностики онкологических заболеваний «UNIM» Алексей Ремез.
По словам эксперта, чем раньше удается обнаружить онкологическое заболевание, тем выше шанс на выздоровление.
«Очень хорошим примером служит меланома, всем известный агрессивный рак кожи — при обнаружении на нулевой стадии, когда прорастание еще очень мало и качественном удалении выздоровление достигается в 99% случаев, в то время как при лечении меланомы на 4 стадии шанс прожить пять лет с таким диагнозом — около 15%», — отметил Ремез.
Найти и обезвредить. Лечение онкологических заболеваний в любой стране основывается на разработанных международным медицинским сообществом протоколах, которые составляют на основе анализа коллективного врачебного опыта. Однако прежде, чем начинать лечить человека, важно поставить точный диагноз.
Человеку следует насторожиться и обратиться к врачу, если он начал стремительно терять вес без особой на то причины, появились тошнота, слабость и боль, объяснил врач-онколог Андрей Корицкий.
«Помимо этого, человека должны насторожить непривычные выделения (кровянистые, гнойные, слизистые), длительное беспричинное повышение температуры тела, частые обострения хронического заболевания и появление нового образования», — предупредил онколог.
Первый этап диагностики рака — скрининг. «Скрининг представляет собой массовую проверку людей, входящих в группу риска по определенному виду заболевания при отсутствии у них симптомов», — объяснил врач.
Существует серия скрининговых мероприятий, которые помогают выявить рак на ранней стадии. Так, например, женщинам в возрасте от 20 до 40 лет советуют ежегодно делать узи молочной железы, а после 40 лет заменить процедуру маммографией.
«Чтобы исключить рак шейки матки, женщинам старше 20 лет раз в три года стоит делать жидкостное онкоцитологическое исследование (мазок) методом Папаниколау (ПАП-тест) и исследование на наличие онкогенны типов вирусов папилломы человека методом полимеразно-цепной реакции (ВПЧ-тест)», — сказал Корицкий.
Мужчинам и женщинам после 40 лет также нужно раз в пять лет делать колоноскопию. А представителям сильного пола дополнительно сдавать анализ крови на простат-специфичный антиген (ПСА), чтобы не допустить развития рака предстательной железы.
«Представителям всех групп населения также стоит делать ежегодное обзорное УЗИ органов брюшной полости и рентгенография органов грудной клетки. В последнее в последнее время также на передний план выходит периодическое выполнение гастроскопии с биопсией слизистой для исключения рака желудка», — заметил онколог.
Если после скрининга у терапевта появляются подозрения на злокачественное новообразование или врача настораживают жалобы пациента, человеку назначают дополнительные исследования.
«Это могут быть лабораторные анализы и инструментальные исследования — МРТ, КТ, эндоскопические исследования (ФГДС, колоноскопия). При подозрении на рак пациента направляют на прием к онкологу, где решается вопрос о проведении гистологического исследования», — описал процедуру Корицкий.
Чтобы подтвердить или опровергнуть диагноз, специалист в первую очередь проводит биопсию — вырезает у пациента кусочек ткани или органа для исследования. Процедуру выполняют под местным наркозом, либо во время операции. Далее полученный материал поступает в патоморфлогическую лабораторию, где его обрабатывают и сохраняют, делая парафиновые блоки и гистологические стекла, которые потом будет изучать врач-патоморфолог под микроскопом.
Получив результаты гистологического исследования, онколог может подобрать лечение, максимально эффективное для данного вида рака — хирургическое, химиотерапию, лучевую терапию, иммунотерапию и т.д.
Впрочем, эксперты советуют не полагаться на мнение одного специалиста, а обратиться за консультацией с результатами анализов в несколько центров. При этом пациент может самостоятельно отправить гистологические стекла в другую лабораторию, чтобы другой патоморфолог подтвердил или скорректировал диагноз.
«У одной из наших клиенток обнаружили эпителиальную опухоль, происхождение новообразования на месте установить не смогли. Она обратилась к нам за исследованиями, так как в лаборатории онкологического диспансера не делали необходимую ей иммуногистохимию. По результатам исследования была установлена редкая форма опасного лимфопролиферативного заболевания - миелоидная саркома с монобластной дифференцировкой. Однако из-за особенностей формы этого заболевания, анализ крови пациентки был идеальным, и она не вполне оценивала сложность ситуации. Патологический процесс уже развивался, и при отсутствии лечения прогнозы были бы печальны — не более месяца жизни. В конечном итоге нам удалось убедить ее повторно проконсультироваться со специалистом и приступить к лечению заболевания», — привел пример Ремез.
При этом, по словам эксперта, согласно внутренней статистике компании, более 40% входящих диагнозов при пересмотре оказываются ошибочными.
Справка:
Иммуногистохимия — высокоточный метод диагностики, позволяющий выявлять опухолевые антигены. Его широко используют для установки окончательного диагноза в онкологической практике.
Лимфопролиферативное заболевание — группа болезней, при которой разрастаются клетки, составляющие иммунную систему, — лимфоциты. Если опухоль возникает в костном мозге, используется термин «лейкоз». Новообразования, которые возникают в лимфоидной ткани за пределами костного мозга, называют лимфомами.
Миелоидная саркома - злокачественная опухоль, состоящая из незрелых клеток белого кровяного ростка костного мозга (лейкозных миелобластов).
Компьютерная и магнитно-резонансная томография. Если возникает подозрение на опухоль мозга, то больной направляется на компьютерную (КТ) или магнитно-резонансную томографию (МРТ). КТ и МРТ относятся к методам нейровизуализации, потому что с их помощью можно видеть структуры центральной нервной системы. За счёт компьютерной обработки сигналов можно получить послойное изображение головного мозга и даже реконструировать трёхмерную картину. Не причиняя практически никакого вреда человеку, удаётся заглянуть внутрь его головы и разглядеть мозг почти так же хорошо, как это можно сделать при патологоанатомическом исследовании. Методы позволяют диагностировать структурные изменения — опухоли, абсцессы (скопление гноя), аневризмы (расширения) артерий, внутричерепные гематомы (кровоизлияния).
Разница между КТ и МРТ заключается в физических принципах, на которых эти методы основаны. При КТ используют рентгеновское излучение, точно так же, как и при обычной рентгенографии черепа. Разница в том, что при рентгенографии получаемое изображение — простая проекция черепа и головного мозга, на которой все «тени» накладываются друг на друга и структуры головного мозга различить не удаётся. При КТ же лучи проходят через голову в нескольких направлениях и улавливаются несколькими датчиками, а затем информацию обрабатывает компьютер. В итоге на экране врач может посмотреть самые разные срезы головного мозга — где бы ни располагалось патологическое образование, оно не останется незамеченным. Естественно, на пациента приходится лучевая нагрузка, однако при однократном исследовании она серьёзной опасности не представляет.
Метод МРТ основан на использовании явления ядерного парамагнитного резонанса. Несмотря угрожающее название «ядерный», это исследование практически безвредно: голову всего лишь помещают в магнитное поле. С лучевой нагрузкой МРТ не связана. Однако этот метод нельзя использовать, если в головном мозге есть металлические образования, например, если было огнестрельное ранение и в голове осталась пуля.
КТ дешевле и позволяет лучше диагностировать внутричерепные гематомы (скопления крови), поэтому при черепно-мозговой травме чаще пользуются именно этим методом. С другой стороны, существуют данные о том, что у пациентов с головной болью МРТ более чувствительна, чем КТ, т.е. иногда те изменения, которые при КТ выявить не удаётся, диагностируют при МРТ.
Зачем же нужно проводить КТ или МРТ человеку, у которого болит голова? Эти исследования приносят пользу тогда, когда головная боль обусловлена структурными изменениями головного мозга. К счастью, такие изменения встречаются очень редко: опухоли — в 0,8%, артериовенозные мальформации — в 0,2%, гидроцефалия — в 0,3%, аневризмы — в 0,1%, субдуральные гематомы — в 0,2%, инсульты — в 1,2% случаев. Эти патологии, как правило, проявляются не только головной болью: при неврологическом осмотре врач обнаруживает отклонения от нормы.
По данным многочисленных исследований, применение КТ и МРТ в общей популяции пациентов с головной болью экономически нецелесообразно. Кроме того, КТ сопряжена с лучевой нагрузкой. КТ и МРТ показаны в первую очередь тем пациентам, у которых при неврологическом обследовании обнаруживают нарушения.
КТ, и МРТ, достаточно безопасны, однако весьма дороги, особенно последняя, но по последним данным американских ученых, стало известно что компьютерная томография повреждает клетки ДНК.
«Наше исследование показало, что излучение, получаемое при компьютерной томографии, повреждает клетки ДНК», – заявили специалисты Стэнфордского университета.
По данным исследователей, томография увеличивает частоту возникновения повреждений в клетках и вызывает повышенную экспрессию генов, отвечающих за «ремонт» и гибель клетки.
В эксперименте приняли участие 67 человек разных возрастов. Анализ образцов крови, проведенный до и после компьютерной томографии, показал, что во время процедуры клетки получают в 120 раз больше излучения, чем при обычном рентгене. И это излучение для них губительно.
«Более десяти томограмм за один месяц могут даже убить человека», – предупреждают специалисты.